Herzrhythmusstörungen/Vorhofflimmern
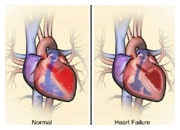
Eine Änderung des Herzrhythmus kann dazu führen, dass Ihr Herz zu schnell oder zu langsam oder unregelmäßig schlägt. Dies kann die Fähigkeit Ihres Herzens beeinträchtigen, ausreichend Blut für die Versorgung der Organe des Körpers zu pumpen. Hält dieser Zustand länger an, kann es zu Herzinsuffizienz kommen.
Häufig lassen sich Herzrhythmusstörungen mit Medikamenten behandeln. In schwereren Fällen kommt die Katheter-gestützte Hochfrequenzablation zum Einsatz, ggf. auch eine Operation. Wenn Sie sich Sorgen um Ihren Herzrhythmus machen, sprechen Sie mit Ihrem Arzt.
Was ist Vorhofflimmern?
Vorhofflimmern ist die häufigste Herzrhythmusstörung. Vorhofflimmern und Herzinsuffizienz treten häufig gemeinsam auf. Man spricht von Vorhofflimmern, wenn die Herzvorhöfe unkoordinierte elektrische Aktivitäten und demzufolge eine unwirksame Kontraktion zeigen. Typisch ist eine unregelmäßige Herzfrequenz, die sehr schnell sein kann und sich gut mit einem Elektrokardiogramm (EKG) nachweisen lässt.
Diese Arrhythmie-Episoden können ganz plötzlich auftreten und dann spontan aufhören (sog. paroxysmales Vorhofflimmern) oder anhalten (permanentes bzw. dauerhaftes Vorhofflimmern). Zu den Faktoren, die das Auftreten von Vorhofflimmern begünstigen, gehören fortgeschrittenes Alter, Bluthochdruck, Übergewicht, Diabetes mellitus, Rauchen, Alkoholkonsum, koronare Herzerkrankung, chronische Nierenerkrankung, obstruktive Schlafapnoe, und auch die Herzinsuffizienz selbst.
Symptomatik: bei einigen Patienten treten deutliche Symptome auf, bei anderen nur milde oder keine. Typische Symptome sind Herzklopfen, Atemnot, Müdigkeit, Brustschmerzen, schlechte Belastbarkeit oder Schwindel.
Die beiden Hauptrisiken dieser häufigen Rhythmusstörung sind die Entwicklung einer Herzinsuffizienz und eines Schlaganfalls.
Bei Vorhofflimmern geht die Kontraktion der Vorhöfe verloren. Durch den Verlust der normalen Abfolge der Erregungsleitung im Herzen kann sich die Pumpfunktion verschlechtern und die Symptome einer Herzinsuffizienz können auftreten. Der gestörte Blutfluss in den Vorhöfen begünstigt die Bildung von Blutgerinnseln (Thrombenbildung). Wenn diese Blutgerinnsel in den großen Kreislauf ausgespült werden, können sie Schlaganfälle (Hirninfarkte) verursachen.
Therapie: Die Therapie wird vom Behandlungsteam (Kardiologe, Allgemeinarzt, Krankenpfleger) auf den Patienten abgestimmt. Teil des Behandlungsteams können außerdem Psychologen, Ernährungsberater und Apotheker sein.
Die Behandlung lässt sich in drei Hauptbereiche unterteilen:
-
- Antikoagulationstherapie
Die Beurteilung des Schlaganfall- bzw. Blutungsrisikos erfolgt für jeden Patienten individuell. In vielen Fällen ist eine Antikoagulationsbehandlung (Blutverdünnung) erforderlich. - Symptomkontrolle durch Kontrolle von Herzfrequenz oder Herzrhythmus
Je nach Patient kommen verschiedene Strategien zur Herzrhythmuskontrolle in Frage.
Dies können beispielsweise Medikamente zur Verlangsamung des Herzschlags und Antiarrhythmika sein, oder aber eine elektrische Kardioversion („Elektroschock“) oder Verödungsbehandlung (Katheterablation) am Reizleitungssystem. - Optimale Einstellung der kardialen Risikofaktoren:
Änderungen des Lebensstils, mit dem Rauchen aufhören, weniger Alkohol trinken, Ernährungsumstellung und mehr Bewegung/Sport, können notwendig sein. Die aktive Beteiligung des Patienten ist für eine langfristig erfolgreiche Behandlung von Vorhofflimmern unerlässlich.
- Antikoagulationstherapie
Wie hängen Herzrhythmusstörungen und Herzinsuffizienz zusammen? Episoden von Herzrasen, entweder supraventrikulär (= aus den Herzvorhöfen) oder ventrikuläre Arrhythmien (= aus den Herzkammern), lösen häufig akute Beschwerden aus, die einen Krankenhausaufenthalt erfordern können. Eine Therapie der Herzinsuffizienz verringert zwar die Häufigkeit solcher Komplikationen, vermag sie aber oft nicht zu beseitigen. Bei hohem Risiko für schwerwiegende Herzrhythmusstörungen (Kammerflimmern, Kammerflattern), kann ein Defibrillator (ICD, „Defi“) implantiert werden.
Ein Katheter ist ein langer dünner Schlauch oder Draht, der in eine Vene eingeführt und bis zum Herzen bewegt werden kann. Die Katheterablation ist eine sehr effiziente Therapie zur Reduzierung von Rhythmusstörungen. Herzinsuffizienz kann das Muster von elektrischen Signalen, die in speziellen Herzzellen den Herzschlag erzeugen (elektrische Aktivierung), verändern. Dadurch können Bereiche des Herzens spontan aktiviert werden (vorzeitige Kontraktionen) oder Teil einer elektrischen Schleife oder eines Wiedereintrittssystems werden, was zu konstantem Herzrasen führen kann. Bei der Katheterablation werden mittels Kälte- oder Stromabgabe gezielt Verödungen von Herzgewebe vorgenommen. So werden oberflächliche Narben im elektrischen Leitungssystem des Herzens erzeugt und der Bereich, der die Arrhythmie auslöst, elektrisch „stillgelegt“. So kann die Katheterablation das Auftreten von Vorhofflimmer-Episoden deutlich reduzieren und in vielen Fällen beenden.
Die Katheterablation wird aus zwei Hauptgründen verwendet:
- Um Episoden von Herzrasen durch supraventrikuläre (Vorhofflattern, -flimmern) oder ventrikuläre Arrhythmien zu reduzieren.
- Um das Risiko für plötzlichen Herztod (ventrikuläre Tachykardie, Kammerflimmern) zu senken.
Die Katheterablation wird seit mehreren Jahrzehnten genutzt. Sie reduziert nachweislich effektiv Herzrhythmusstörungen und kann in bestimmten Fällen die Herzfunktion verbessern.
Zur Katheterablation gehören drei Bereiche:
- Ein Diagnosekatheter zur Lokalisierung der elektrischen Signale und zur Abbildung des Leitungsmusters.
- Ein Ablationskatheter, der mit unterschiedlichen Energiearten (Hochfrequenz, Kälte) Narben erzeugt.
- Ein System zur Lokalisierung der Position des Katheters im Herzen (Fluoroskopie oder dreidimensionales System).
Wie wird eine Katheterablation durchgeführt? Das Einführen des Katheters in das Herz beginnt durch das Setzen einer winzigen Nadel in die Vene, in der Regel in der Leiste, unter örtlicher Betäubung. Der erste Teil des Verfahrens besteht darin, den Ursprung der Arrhythmie zu untersuchen und zu lokalisieren. Abhängig von der zu behandelnden Rhythmusstörung kommt eine leichte Vollnarkose oder Sedierung zur Anwendung. Mittels Energieabgabe (Strom, Kälte) werden kleine Narben in den Bereichen des elektrischen Leitungssystems des Herzens erzeugt, die die Rhythmusstörung begünstigen. Zuletzt wird geprüft, ob die Rhythmusstörung noch fortbesteht oder sich erneut auslösen lässt. Wenn dies nicht mehr möglich ist, war der Eingriff erfolgreich und wird beendet.
Nach dem Eingriff: Nach dem Eingriff bleiben Sie 24-48 Stunden auf einer Station zur Überwachung des Herzrhythmus. Abhängig von der Herzrhythmusstörung und dem vorgenommenen Eingriff werden Sie möglicherweise gebeten, sich zu Hause noch einige Tage auszuruhen.
In seltenen Fällen kann es bei Katheterablation zu unerwünschten Ereignissen kommen, wie Blutungen, Notwendigkeit einer Herzoperation, Embolien (Blutgerinnsel), Arrhythmien oder Verletzungen des elektrischen Leitungssystems, die einen Herzschrittmacher erforderlich machen.
Innerhalb der ersten Monate können aufgrund von Veränderungen während des Heilungsprozesses erneut Arrhythmien auftreten. Bei Bedarf kann die Katheterablation auch wiederholt durchgeführt werden.